Retinitis-Pigmentosa-Hypothese
Zusammenfassung
Hier stellen wir die Hypothese auf, dass autologes Adipose-Derived Regenerative Cells (ADRCs) ist eine neue Option für Patienten, die mit Retinitis pigmentosa leben. Im Gegensatz zu einem Medikament mit einem einzigen Wirkmechanismus regulieren ADRCs die mehrere Faktoren die zum Verlust des Sehvermögens eines Patienten beitragen.
Hintergrund16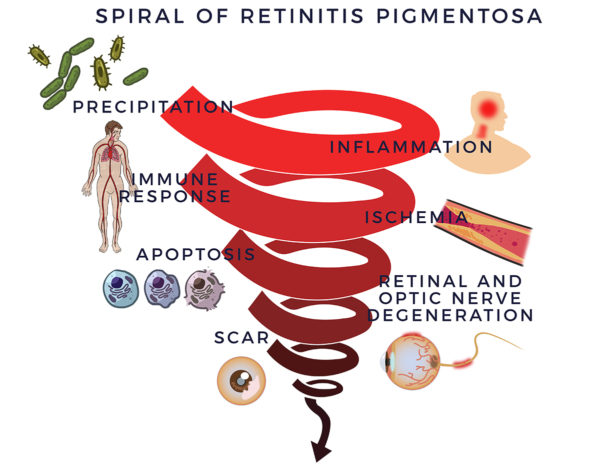 1857 identifizierte Dr. Donders eine Gruppe von unheilbaren Augenkrankheiten, die er Retinitis pigmentosa (RP) nannte. Doch so einfach war es nicht: In der Folge entdeckten Forscher über 100 Gene, die Mutationen enthalten können, die zu Retinitis pigmentosa führen. Doch genetische Anomalien klären nicht alles; bei der Hälfte der RP-Fälle fehlt eine familiäre Vorgeschichte und Erklärung.
1857 identifizierte Dr. Donders eine Gruppe von unheilbaren Augenkrankheiten, die er Retinitis pigmentosa (RP) nannte. Doch so einfach war es nicht: In der Folge entdeckten Forscher über 100 Gene, die Mutationen enthalten können, die zu Retinitis pigmentosa führen. Doch genetische Anomalien klären nicht alles; bei der Hälfte der RP-Fälle fehlt eine familiäre Vorgeschichte und Erklärung.
Doch trotz der Komplexität der Krankheit haben fähige Forscher den degenerativen Prozess der RP aufgezeichnet. Retinitis bedeutet eine Entzündung der Netzhaut. Diese Entzündung führt zu einer Spirale der Degeneration der Netzhaut und des Sehnervs.
ADRC-Reparaturprozess
Im Falle einer Infektion, Verletzung oder Krankheit siedeln sich ADRCs an den Entzündungsherden an und leiten über verschiedene Wirkmechanismen einen Reparaturprozess ein.
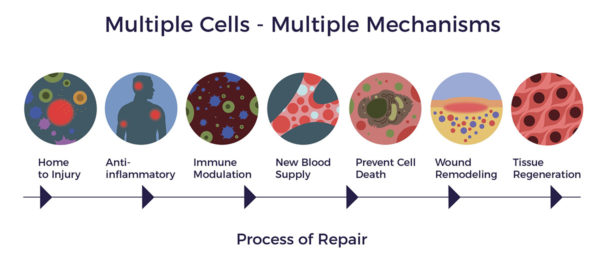
Zeit für eine neue Option Die Entwickler von Medikamenten und Gentherapien verfolgen weiterhin das gescheiterte "ein Molekül oder Gen für ein Krankheitsmodell" für RP. Dieser minimalistische Ansatz hat nicht zu einem Medikament oder einer Gentherapie geführt, die das Fortschreiten der Krankheit verändert oder die bestkorrigierte Sehschärfe (BCVA) der Patienten verbessert.
Die Entwickler von Medikamenten und Gentherapien verfolgen weiterhin das gescheiterte "ein Molekül oder Gen für ein Krankheitsmodell" für RP. Dieser minimalistische Ansatz hat nicht zu einem Medikament oder einer Gentherapie geführt, die das Fortschreiten der Krankheit verändert oder die bestkorrigierte Sehschärfe (BCVA) der Patienten verbessert.
In der Realität gibt es für die 100.000 Menschen in den USA, bei denen RP diagnostiziert wurde, keine Möglichkeit, das Fortschreiten der Krankheit zu verlangsamen, zu stabilisieren oder umzukehren. Stattdessen sind die meisten im Alter von 40 Jahren gesetzlich erblindet. Deshalb brauchen die Patienten einen neuen Behandlungsstandard, unabhängig von der Genmutation oder einem anderen Verursacher der RP.
Hypothese
Hier stellen wir die Hypothese auf, dass autologes Adipose-Derived Regenerative Cells (ADRCs) ist eine neue Option für Patienten, die mit Retinitis pigmentosa leben. Im Gegensatz zu einem Medikament mit einem einzigen Wirkmechanismus regulieren ADRCs die mehrere Faktoren die zum Verlust des Sehvermögens eines Patienten beitragen.
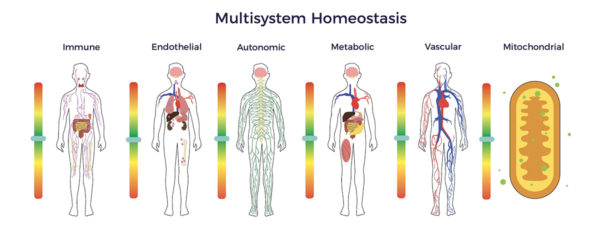
Der Eckpfeiler unserer Hypothese ist, dass alle Systeme des Körpers miteinander verbunden und voneinander abhängig sind. Daher trägt die Dysfunktion mehrerer Systeme zu degenerativen Krankheiten, einschließlich RP, bei. [1] [2] [3] [4] [5]
Insbesondere führt die RP-bedingte Multisystem-Dysregulation zu:
- Oxidativer Stress,
- Verringertes Stickoxidniveau,
- Erhöhte systemische Entzündung,
- Abnorme Immunreaktion,
- Metabolische Dysregulation,
- Endotheliale Dysfunktion und
- Beeinträchtigung der Mitochondrien, und
- Autonome Dysfunktion.[6] [7] [8] [9]
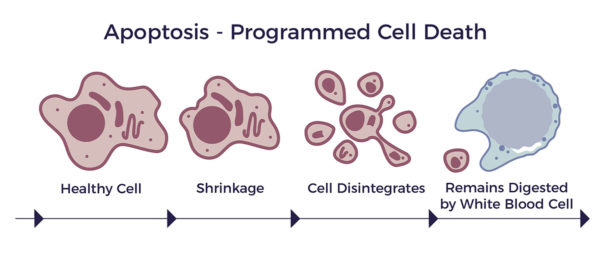
Diese Anomalien führen zur Apoptose der retinalen Photorezeptoren und zur Erblindung. [10]
IV Protokoll Grundprinzipien
Wir schlagen eine IV-Lieferung von ADRCs auf der Grundlage von:
- Eine Rattenstudie, die die menschliche RP nachahmt, hat gezeigt, dass die intravenöse Infusion der subretinalen Verabreichung überlegen ist. “Es scheint, dass Stammzellen ihre Wirkung auf die gesamte Netzhaut ausüben, wenn sie systemisch verabreicht werden. Im Vergleich dazu führt die subretinale Verabreichung von Zellen, einschließlich Zellen aus dem Knochenmark, normalerweise zu einer Rettung der Stäbchen und Zapfen. (S. Wang 2010) [11]
- Eine Humanstudie mit MSC aus der Nabelschnur (UCMSCs) bestätigte die Machbarkeit, die Sicherheit und den Nutzen von systemisch verabreichten Stammzellen. "Die meisten Patienten verbesserten ihre bestkorrigierte Sehschärfe (BCVA) in den ersten drei Monaten. Der Anteil der Patienten mit verbessertem oder gleichbleibendem Visus betrug 96,9%, 95,3%, 93,8%, 95,4%, 90,6% bzw. 90,6% bei der Nachuntersuchung nach dem ersten, zweiten, dritten, sechsten, neunten und zwölften Monat. Die meisten Patienten (81,3%) behielten ihre Sehschärfe über 12 Monate bei oder verbesserten sie." (T. Zhao 2020). Die Forscher schlugen auch vor, dass der Zusammenbruch der Blut-Retina-Schranke (BRB) im Verlauf der RP es möglich macht, dass infundierte Zellen das geschädigte Netzhautgewebe erreichen können, ohne dass eine Injektion direkt ins Auge erforderlich ist. [12] [13] [14]
- Eine Studie über die intravenöse Injektion von USMSCs im Vergleich zur direkten Injektion eines Steroids ergab: "Die intravenöse Infusion von UCMSC zeigt eine langsame, aber anhaltende Wirkung bei der Linderung des Makulaödems und kann die Sehfunktion über einen längeren Zeitraum verbessern.".[15]
- Eine japanische Gruppe verglich die trophischen Faktoren, die von frischen ADRCs im Vergleich zu kultivierten ASCs (aus Fettgewebe stammende MSCs) derselben Person abgesondert werden. Die Studie zeigt, dass ADRCs multifunktionaler und potenter sind als kultivierte ASC-Zellen. ADRCs setzten eine größere Vielfalt an Zytokinen oder löslichen Proteinen in deutlich höheren Mengen frei als ASCs. [16]
Der oben erwähnte günstige Vergleich gilt auch für MSC, die aus anderen Quellen wie Knochenmark, Nabelschnur und Plazenta stammen. - Umgekehrt wurde in mehreren Studien zur direkten Injektion über unerwünschte Ereignisse wie Netzhautrisse und Fibrosen berichtet. Daher weisen sowohl das Sicherheitsprofil als auch die IV-Infusionswege Vorteile auf.
AMBROSE-Protokoll für Netzhautkrankheiten:
- Ein zertifizierter plastischer Chirurg gewinnt mit der wasserunterstützten Fettabsaugung (WAL) 400 cm³ Lipoaspirat. WAL ist minimal traumatisch für den Patienten und das Gewebe, was zu einer höheren ADRC-Ausbeute und Lebensfähigkeit führt.
- Das Celution-System befreit die ADRCs aus dem Lipoaspirat.
- Eine Krankenschwester legt eine Infusion und verabreicht Mannitol. Mannitol ist ein Zuckeralkohol, der die BRB vorübergehend unterbricht. Es ist ein Standardverfahren für die Verabreichung von Medikamenten in den Augenhintergrund.
- Die ADRCs werden intravenös über eine 20-minütige Infusion verabreicht.
Das ambulante Verfahren dauert etwa fünf Stunden. Davon entfallen 2,5 Stunden auf die Zellvorbereitung, während derer sich der Patient bequem ausruht.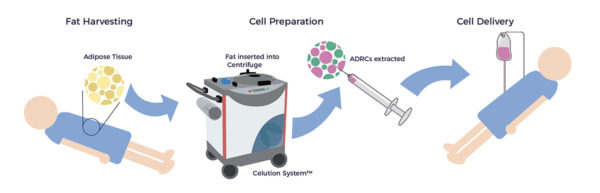
ADRCs
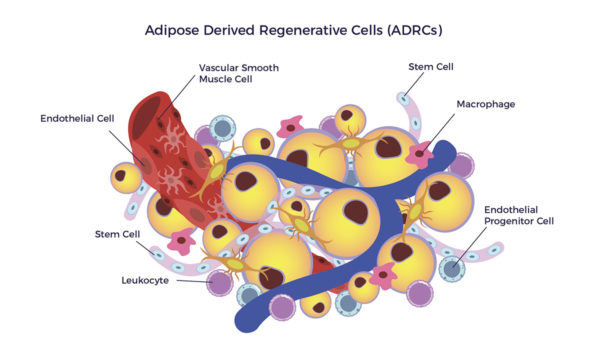
Adipose-Derived Regenerative Cells (ADRCs) ist die Bezeichnung für eine klinische Zubereitung der stromalen vaskulären Fraktion (SVF). Die Aufgabe von ADRCs ist die Aufrechterhaltung der zellulären, geweblichen und systemischen Homöostase.[17] [18] [19]
 ADRCs sind eine heterogene Zellpopulation, zu der mesenchymale Stammzellen, andere Vorläuferzellen, Fibroblasten, T-regulierende Zellen und Makrophagen gehören. Die Mischung enthält einen hohen Anteil an Endothelzellen, endothelialen Vorläuferzellen, Makrophagen und Leukozyten.
ADRCs sind eine heterogene Zellpopulation, zu der mesenchymale Stammzellen, andere Vorläuferzellen, Fibroblasten, T-regulierende Zellen und Makrophagen gehören. Die Mischung enthält einen hohen Anteil an Endothelzellen, endothelialen Vorläuferzellen, Makrophagen und Leukozyten.
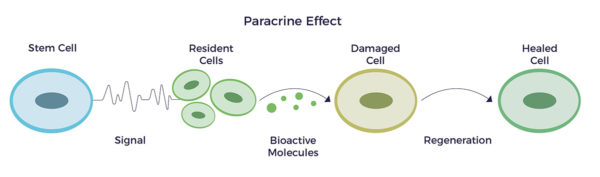
 Nach dem Auftreffen auf ein Entzündungssignal setzt das ADRC-Sekretom Hunderte von Zytokinen und Wachstumsfaktoren in der kranken Mikroumgebung frei. Die körpereigenen Zellen senden Signale an die ADRCs zurück.
Nach dem Auftreffen auf ein Entzündungssignal setzt das ADRC-Sekretom Hunderte von Zytokinen und Wachstumsfaktoren in der kranken Mikroumgebung frei. Die körpereigenen Zellen senden Signale an die ADRCs zurück.
Dieses Zusammenspiel weist die einzelnen Zelltypen, die für die Reparatur notwendig sind, an, sich zu aktivieren - und die nicht benötigten (oder schädlichen), sich zurückzuziehen. Anders ausgedrückt: Die Fülle der biologischen Wirkstoffe im Sekretom stellt die zelluläre Stabilität und Homöostase wieder her.
ADRCs - Miracle-Gro für die Nervenreparatur
Miracle-Gro versorgt den Boden Ihres Gartens mit den Nährstoffen, die er braucht, um gesunde Wurzeln, Stängel, Blüten und Blätter wachsen zu lassen. Genauso wie es Situationen gibt, in denen wir eine Pflanze düngen, der es an lebenswichtigen Nährstoffen fehlt, scheiden ADRCs Wachstumsfaktoren aus, die für die Gesundheit unseres alternden Gehirns, Herzens, der Muskeln, Nerven usw. wichtig sind. [20]
Eine dieser Wachstumsfaktorgruppen ist "Neurotrophe Faktoren (NTFs).” Neuro in Bezug auf Nerven und trophische, aus dem Altgriechischen trophikósDas Wort "NTF" bedeutet "aus Nahrung oder Nahrung". Mit anderen Worten: NTFs versorgen unsere Neuronen und Nerven mit Nährstoffen.
Der neurotrophe Wachstumsfaktor BDNF (Brain-Derived Neurotrophic Growth Factor) stimuliert neue Neuronen, Nervenzellverbindungen und Nerven. Er repariert auch die Myelinhülle, die die Nerven umgibt. Außerdem wirkt dieses bemerkenswerte Molekül entzündungshemmend und anti-apoptotisch. Ein verminderter BDNF-Spiegel korreliert mit dem Fortschreiten der RP. [21] [22] [23] [24] [25]
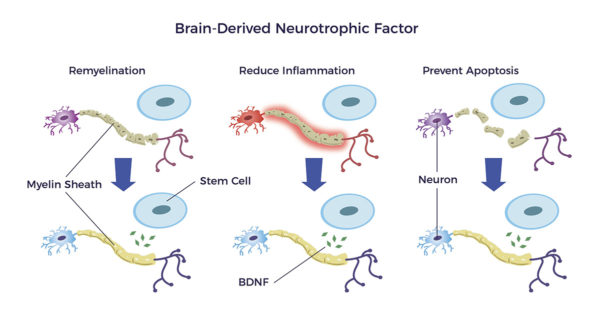
Eine kürzlich gemachte Entdeckung von Neuroimmunzellen in ADRCs ist bemerkenswert. Neuroimmunzellen innervieren das Gewebe und setzen BDNF frei.[26] Darüber hinaus sezernieren andere Zytokine im Fettgewebe eine Fülle von neurogenerativen Faktoren.
Studien am Menschen zeigen, dass ADRCs Faktoren freisetzen, die:
- Herunterregulieren von Entzündungs- und Autoimmunmarkern, einschließlich, aber nicht beschränkt auf TNF-A und TH17,
- Verringerung der Produktion von Endothelin-1, einem bekannten Verenger der Blutgefäße, der bei einer Untergruppe von RP-Patienten eine Rolle spielt.
- Dazu gehören der Plazenta-Wachstumsfaktor (PGF), der Stromal-Derived Factor-1 (SDF-1) und der vaskuläre endotheliale Wachstumsfaktor (VEGF), die alle das Wachstum und die Stabilisierung neuer Blutgefäße fördern. Diese GFs sind auch entzündungshemmend und anti-apoptotisch.
- Förderung der Umstellung von entzündlichen Makrophagen (M1) auf entzündungshemmende Makrophagen (M2), z. B. durch Prostaglandin E2 (PGE2).
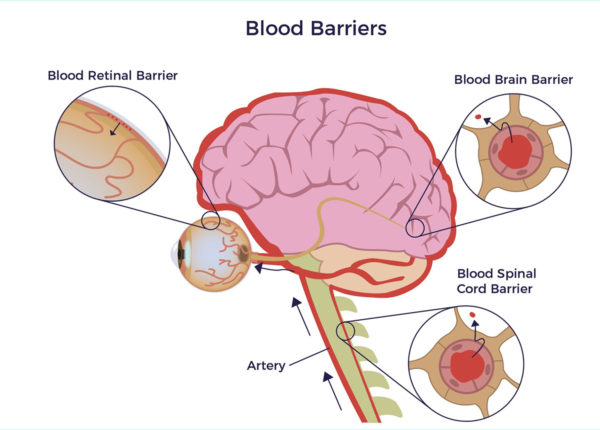 Permeation der Blut-Retina-Schranke
Permeation der Blut-Retina-Schranke
Ein wichtiges Anliegen von Ärzten und Patienten im Zusammenhang mit Augenkrankheiten ist die Frage, ob adulte Stammzellen nicht-invasiv verabreicht werden können und sicher die Blut-Retina-Schranke (B-R-B), eine Erweiterung der Blut-Hirn-Schranke, durchdringen können. Die B-R-B schützt unser Gehirn, unsere Augen und den Wirbelsäulenkanal vor mikrobiellen Eindringlingen. Sie ist die Version von Fort Knox für unser zentrales Nervensystem. Doch anstelle einer mit Granit ausgekleideten Betonstruktur kleiden Epithel- und Endothelzellen die äußere bzw. innere Blut-Retina-Schranke aus. [27]
Drei Mechanismen ermöglichen die Migration von MSZ und dem ADRC-Sekretom in den Augenhintergrund.
- Mannitol, ein sicherer Zuckeralkohol, öffnet vorübergehend das B-B-B.
- ADRCs setzen Zytokine frei, die das B-B-B durchdringen,
- MSCs besitzen die Fähigkeit, die B-B-B zu überqueren. [28] [29]
Da die Lymphgefäße parallel zum Gefäßsystem verlaufen, sind sie Mai ein Weg sein, auf dem Stammzellen aus der Milz wandern, um auch die Blut-Hirn-Schranke zu umgehen. [30]
Alter und ADRCs
Obwohl das Altern ein Versagen der Stammzellen ist, bleiben die ADRCs im subkutanen Fett lebenslang zugänglich, reichlich vorhanden und wirksam. (J. Willerson et al. Kauf der neuen Seele 2013) [31] Daher sind autologe ADRCs bei älteren Patienten wirksam.
Sicherheit
Das Celution System® ist ein geschlossenes, steriles Labor in einer Box. Celution befreit autologe ADRCs in klinischer Qualität aus Lipoaspirat am Ort der Behandlung.
 Mehr als 40 Länder haben Celution für den klinischen Einsatz zugelassen, darunter das Vereinigte Königreich, die Europäische Union, Japan, Südkorea und Neuseeland. Darüber hinaus hat die FDA Celution für neun klinische Studien zugelassen.
Mehr als 40 Länder haben Celution für den klinischen Einsatz zugelassen, darunter das Vereinigte Königreich, die Europäische Union, Japan, Südkorea und Neuseeland. Darüber hinaus hat die FDA Celution für neun klinische Studien zugelassen.
Seit der Zulassung von Celution in Europa und Japan im Jahr 2007 wurden in den gemeldeten Versuchen, Studien und klinischen Anwendungen keine zellbezogenen unerwünschten Ereignisse gemeldet. [32]
[2] Tracey K Der Entzündungsreflex Nature Vol 420 19/26 Dezember 2002
[3] Blaszkiewicz et al. Die Beteiligung von Neuroimmunzellen an der Innervation der Fettgewebe Mol Med (2020) 26:126
[4] Simora N et al. The Role of the Immune System in Metabolic Health and Disease Cell Metabolism 25, März 7, 2017
[5] Amiya E MD PHD et al The Relationship between Vascular Function and the Autonomic Nervous System Ann Vasc Dis Vol. 7, No. 2; 2014; pp 109-119 Online Month May 16, 2014
[6] Okita A, Murakami Y, Shimokawa S, et al. Changes of serum inflammatory molecules and their relationships with visual function in retinitis pigmentosa. Invest Ophthalmol Vis Sci. 2020;61(11):30.
[7] Vinik A I Der Dirigent des autonomen Orchesters Juni2012 Band3 Artikel71 13
[8] Limoli P G et al. Antioxidative und biologische Eigenschaften von mesenchymalen Zellen für die Therapie von Retinitis Pigmentosa Antioxidantien 2020, 9, 983
[9] Sorrentino FS, Bonifazzi C, Paolo P Die Rolle des Endothelin-Systems bei der vaskulären Dysregulation bei Retinitis Pigmentosa Journal of Ophthalmology Band 2015, Artikel-ID 405234
[10] Murakami, Y et al, (2018), C-Reactive protein and progression of vision loss in retinitis pigmentosa. Acta Ophthalmol, 96: e174-e179.
[11] Wang S, Lu B, Girman S, Duan J, McFarland T, et al. (2010) Non-Invasive Stem Cell Therapy in a Rat Model for Retinal Degeneration and Vascular Pathology. PLoS ONE 5(2): e9200.
[12] Zhao T et al. Intravenöse Infusion von mesenchymalen Stammzellen aus der Nabelschnur erhält und verbessert teilweise die Sehfunktion bei Patienten mit fortgeschrittener Retinitis Pigmentosa STEM CELLS AND DEVELOPMENT Band 29, Nummer 16, 2020
[13] Grant ZL et al. Blockierung der endothelialen Apoptose revaskularisiert die Netzhaut in einem Modell der ischämischen Retinopathie J Clin Invest. 2020;130(8):4235-4251
[14] Lang M et al. Vascular dysfunction in retinitis pigmentosa Acta Ophthalmol. 2019: 97: 660-664
[15] Zhao T, Lie H, Wang F, Liu Y, Meng X, Yin Z und Li S (2021) Vergleichende Studie einer modifizierten Sub-Tenon-Kapsel-Injektion von Triamcinolonacetonid und der intravenösen Infusion von mesenchymalen Stammzellen aus dem Nabelschnurblut bei Retinitis pigmentosa in Verbindung mit einem Makulaödem. Front. Pharmacol. 12:694225.
[16] Hirose Y et al. Comparison of trophic factors secreted from human adipose-derived stromal vascular fraction with those from adipose-derived stromal/stem cells in the same individuals Cytotherapy, 2018; 20: 589-591
[17] S. Kesten und J. K. Fraser Autologe, aus Fettgewebe gewonnene regenerative Zellen: Eine Plattform für therapeutische Anwendungen Fortgeschrittene Wundheilung Surgical Technology International XXIX
[18] Visoso F. J. et al Mesenchymale Stammzellen in der Homöostase und bei Systemkrankheiten: Hypothesen, Beweise und therapeutische Möglichkeiten Int. J. Mol. Sci. 2019, 20, 3738
[19] Caplan A I Mesenchymale Stammzellen: Time to Change the Name! STAMMZELLEN TRANSLATIONALE MEDIZIN 2017; 6:1445-1451
[20] A Caplan PhD MSCs: Die Wächter und Beschützer von Verletzungen J. Cell. Physiol. 231: 1413-1416, 2016.
[21] Razavi, Shahnaz et al. "Neurotrophe Faktoren und ihre Wirkung bei der Behandlung von Multipler Sklerose". Biomedizinische Spitzenforschung 4 (2015): 53. PMC. Web. 28 Sept. 2018.
[22] J. K. Huang et al Myelinregeneration bei Multipler Sklerose: Targeting. Endogenous Stem Cells, Amerikanische Gesellschaft für Experimentelle Neurotherapie, Inc. 2011
[23] T Lopatina et al. (2011) Adipose-Derived Stem Cells Stimulate Regeneration of Peripheral Nerves: Das von diesen Zellen sezernierte BDNF fördert die Nervenheilung und das Axonwachstum de novo. PLoS ONE 6(3): e178991
[24] S. Seigo et al, Uncultured adipose-derived regenerative cells promote peripheral nerve regeneration, Journal of Orthopaedic Science, Volume 18, Issue 1,2013, Pages 145-151
[25] Xu et al Brain-derived neurotrophic factor reduziert Entzündung und Apoptose im Hippocampus bei experimenteller Streptococcus pneumoniae Meningitis Journal of Neuroinflammation (2017) 14:156
[26] Blaszkiewicz, M., Wood, E., Koizar, S. et al. Die Beteiligung von Neuroimmunzellen an der Innervation der Fettgewebe. Mol Med 26, 126 (2020)
[27] Campbell M, Humphries P. The blood-retina barrier: tight junctions and barrier modulation. Adv Exp Med Biol. 2012; 763:70-84.
[28] L. Liu et al. Vom Blut ins Gehirn: Können systemisch transplantierte mesenchymale Stammzellen die Blut-Hirn-Schranke überwinden? Stammzellen International Band 2013, Artikel-ID 435093
[29] A. Laroni et al. Mesenchymale Stammzellen für die Behandlung neurologischer Erkrankungen: Immunregulation über Neuroprotektion hinaus Immunology Letters 168 (2015) 183-190
[30] M. Absthina et al. Menschliche und nicht-menschliche Primaten-Hirnhäute beherbergen Lymphgefäße, die nichtinvasiv durch MRT sichtbar gemacht werden können eLife 2017;6: e 29738
[31] Perin EC und Willerson JT Buying New Soul J Am Coll Cardiol. 2012;60(21):2250-2251
