¿Por qué tejido adiposo?
Lo mejor de la grasa
 Durante miles de años, las personas que ahora se considerarían "con sobrepeso" fueron admiradas. Ser corpulento era signo de prosperidad y se asociaba tanto a la fertilidad como a la belleza, como demuestran las mujeres corpulentas que han aparecido en importantes obras de arte a lo largo de los siglos. Sólo en la época contemporánea se ha puesto de moda la delgadez. Este cambio cultural puede haberse producido, en parte, cuando la investigación médica implicó a la obesidad en un amplio espectro de enfermedades inflamatorias.
Durante miles de años, las personas que ahora se considerarían "con sobrepeso" fueron admiradas. Ser corpulento era signo de prosperidad y se asociaba tanto a la fertilidad como a la belleza, como demuestran las mujeres corpulentas que han aparecido en importantes obras de arte a lo largo de los siglos. Sólo en la época contemporánea se ha puesto de moda la delgadez. Este cambio cultural puede haberse producido, en parte, cuando la investigación médica implicó a la obesidad en un amplio espectro de enfermedades inflamatorias.
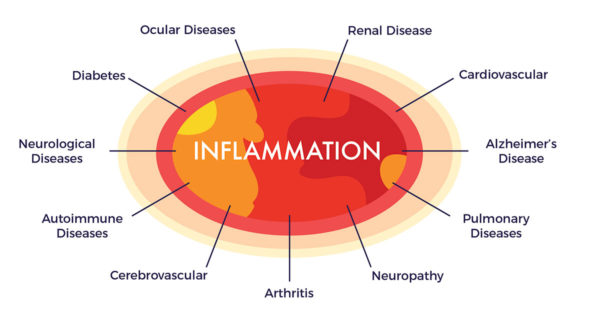
Eso no significa que toda la grasa (médicamente conocida como tejido adiposo) no es malo en absoluto. De hecho, hoy en día se sabe que el tejido adiposo es un órgano importante de una red compleja, que posee capacidades regenerativas[1] [2] y participar en la regulación de una variedad de funciones biológicas diversas.[3]
Qué ¿De qué se compone la grasa?
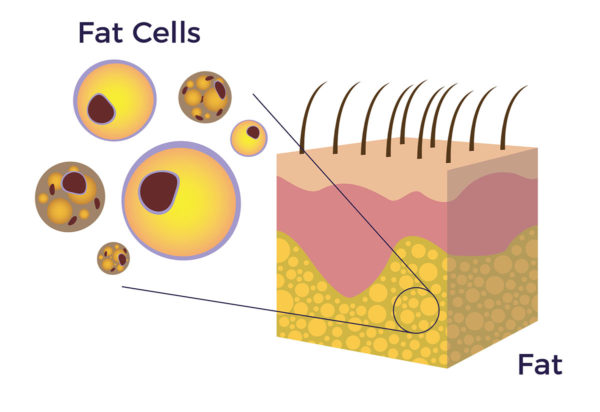 La palabra "adiposo" procede del latín de adeps, adip- 'grasa'. El tejido adiposo es un tejido conjuntivo laxo compuesto por células grasas (adipocitos). El tejido conjuntivo hace exactamente lo que su nombre indica: unir las partes de nuestro cuerpo.
La palabra "adiposo" procede del latín de adeps, adip- 'grasa'. El tejido adiposo es un tejido conjuntivo laxo compuesto por células grasas (adipocitos). El tejido conjuntivo hace exactamente lo que su nombre indica: unir las partes de nuestro cuerpo.
Aunque la grasa es el principal componente que se encuentra en el tejido, hay nervios así como capilares entremezclados en ese tejido. El células que residen en el revestimiento interno de esos capilares (endotelio) son las más relevantes para la terapia celular y se conocen como células madre y regenerativas derivadas del tejido adiposo (CMDA).
La descomposición: Células madre adiposas y células regenerativas
 Las células regenerativas de la grasa fueron descubiertas por primera vez en 1964 por Martin Rodbell, utilizando una enzima y una centrifugadora. La investigación sobre las células madre adultas dio un gran salto adelante en 2001, cuando Patricia Zuk PhD, el Dr. Marc Hedrick y otros que trabajaban en los laboratorios de la UCLA, publicaron un artículo en Ingeniería de tejidos sobre su descubrimiento de células madre mesenquimales (MSC) y otras células regenerativas en nuestra grasa.[4] Había comenzado una nueva era de la medicina. Desde la publicación de ese artículo fundamental, los investigadores han publicado más de 85.000 documentos sobre células madre derivadas de tejido adiposo (CMDA). Esto supone una media de 11 nuevas publicaciones al día en los últimos 22 años. El ritmo de publicación se ha acelerado a 36 al día, casi cuatro veces la media histórica.
Las células regenerativas de la grasa fueron descubiertas por primera vez en 1964 por Martin Rodbell, utilizando una enzima y una centrifugadora. La investigación sobre las células madre adultas dio un gran salto adelante en 2001, cuando Patricia Zuk PhD, el Dr. Marc Hedrick y otros que trabajaban en los laboratorios de la UCLA, publicaron un artículo en Ingeniería de tejidos sobre su descubrimiento de células madre mesenquimales (MSC) y otras células regenerativas en nuestra grasa.[4] Había comenzado una nueva era de la medicina. Desde la publicación de ese artículo fundamental, los investigadores han publicado más de 85.000 documentos sobre células madre derivadas de tejido adiposo (CMDA). Esto supone una media de 11 nuevas publicaciones al día en los últimos 22 años. El ritmo de publicación se ha acelerado a 36 al día, casi cuatro veces la media histórica.
Mientras que muchos investigadores de células madre aíslan y cultivan las células madre mesenquimales (CMM) de la médula ósea, el cordón umbilical y otros tejidos, se ha descubierto que las autólogas (de uno mismo) recién preparadas contienen una población mixta de células madre y otras células regenerativas. Esta población mixta es la que creemos que tiene el mayor potencial para mejorar los síntomas, la función y la calidad de vida de los pacientes que padecen una amplia gama de enfermedades crónicas degenerativas. [5] [6] [7] Llamamos a esta mezcla rica y diversa células madre y regenerativas derivadas del tejido adiposo (ADRCs).
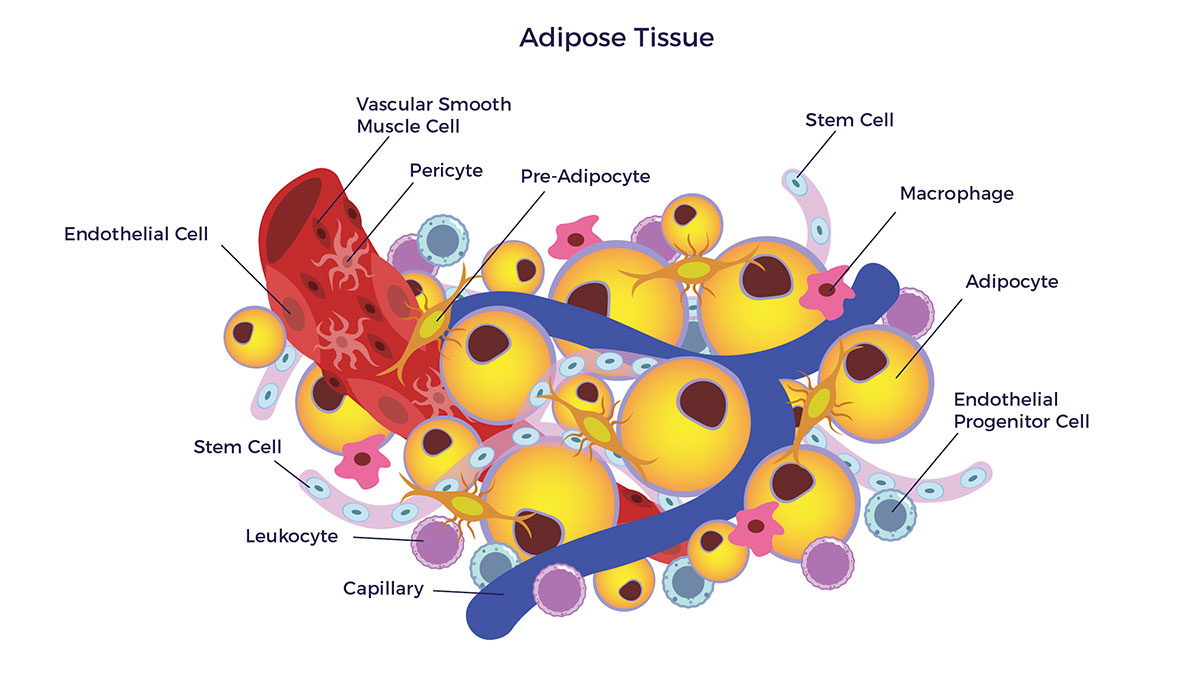
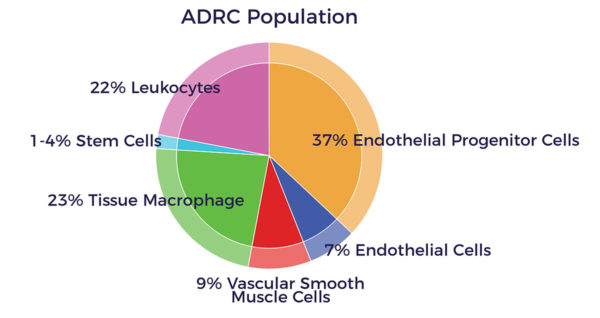 Existen muchos tipos diferentes de células regenerativas en los ADRC, entre los que se incluyen:
Existen muchos tipos diferentes de células regenerativas en los ADRC, entre los que se incluyen:
Células endoteliales (CE) - Células que recubren el interior de cada vaso sanguíneo y regulan los intercambios entre el torrente sanguíneo y los tejidos circundantes. Las señales de las células endoteliales organizan el crecimiento y desarrollo del tejido conjuntivo (llamado endotelio) que forma las capas circundantes de la pared del vaso sanguíneo. Las CE también recubren los vasos linfáticos que forman parte de nuestro sistema inmunitario y constituyen la barrera hematoencefálica, que protege al cerebro de sustancias que pueden alterar la función neuronal.
Células progenitoras endoteliales (EPC) - Células que intervienen en la regeneración del revestimiento endotelial de los vasos sanguíneos. También tienen la capacidad de formar vasos sanguíneos estables.
Leucocitos - Tipo de glóbulo blanco que circula por la sangre y los fluidos corporales y participa en la lucha contra sustancias extrañas y enfermedades.
Macrófago (literalmente "gran comedor") - Tipo de glóbulo blanco móvil que limpia el organismo de partículas microscópicas no deseadas, como bacterias y células muertas. Los macrófagos 1 (M1) son inflamatorios, mientras que los M2 son antiinflamatorios. Los ADRC tienen M2 y también convierten los M1 en M2.
Pericitos - Célula del tejido conjuntivo que "envuelve" a las células endoteliales que se encuentran en los capilares u otros vasos sanguíneos pequeños. Se cree que los pericitos son células madre premesenquimales y regulan la barrera hematoencefálica.
Células del músculo liso vascular (CMLV) - Células que forman las paredes de los vasos sanguíneos normales, proporcionan integridad estructural y regulan el diámetro contrayéndose y relajándose dinámicamente en respuesta a estímulos que afectan al diámetro de los vasos sanguíneos (y, por tanto, a la presión arterial).
Células madre mesenquimales (MSC) - Son las células básicas del organismo, capaces de diferenciarse (convertirse) en otros tipos celulares y de fabricar más de sí mismas. La investigación actual nos dice que los beneficios terapéuticos de las CMM proceden en gran medida de lo que estas células do (a diferencia de lo que become) en términos de secreción de sustancias químicas bioactivas clave para la reparación.
Traducir los beneficios terapéuticos
En presencia de una afección o enfermedad crónica, los ADRC tienen el poder de poner en marcha un proceso de reparación mediante:
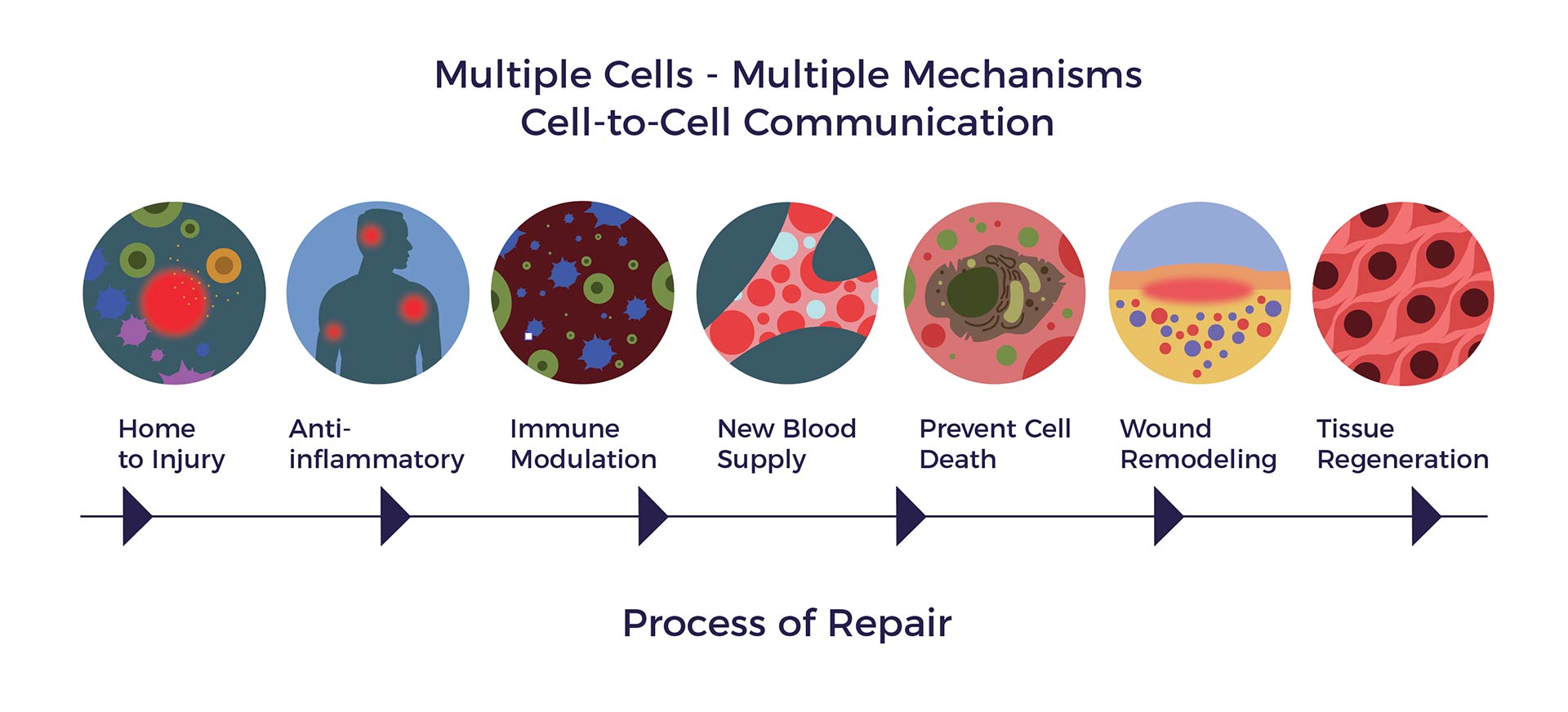
- Reducir la inflamación
- Modulación de las respuestas inmunitarias anómalas
- Estimular el crecimiento de nuevos vasos sanguíneos
- Prevención de la muerte celular programada
- Secreción de proteínas beneficiosas y sustancias químicas necesarias para la reparación
- Cicatriz reversible
- Regeneración de tejido sano
Las células madre adultas procedentes de diferentes fuentes celulares sirven para distintas indicaciones, como las células madre del cordón umbilical y la médula ósea para determinados cánceres de la sangre. Se ha demostrado que las células madre de médula ósea son más eficaces en la terapia celular ortopédica y cardiaca cuando se utilizan a mediana edad o antes, debido a que su número y potencia disminuyen a medida que envejecemos. Por el contrario, las células madre de la médula ósea son accesibles, abundantes y potentes a una edad más avanzada, por lo que son más adecuadas para las enfermedades degenerativas relacionadas con la edad.
[1] P Tonnard et al Nanoinjerto de grasa: Investigación básica y aplicaciones clínicas Cirugía plástica y reparadora Octubre de 2013
[2] C Tremolada et al Adipose Mesenchymal Stem Cells and Regenerative Adipose Tissue Graft (LipogemsÔ) for Musculoskeletal Regeneration European Journal of Musculoskeletal Diseases Vol. 3, no. 2, 0-0 (2014) 57
[3] M Cohleo et al Bioquímica del tejido adiposo: Un órgano endocrino Arch Med Sci 2013; 9, 2: 191-200
[4] PA Zuk et al Multilineage cells from human adipose tissue: implications for cell-based therapies. Tissue Eng 2001
[5]JK Fraser PhD y S. Kesten MD Células regenerativas autólogas derivadas de tejido adiposo: Una plataforma para aplicaciones terapéuticas Advanced Wound Healing Surgical Technology International XXIX
[6] A Nguyen, A et al Fracción vascular estromal: ¿Una realidad regenerativa? Parte 1: Conceptos actuales y revisión de la literatura Journal of Plastic, Reconstructive & Aesthetic Surgery (2016) 69, 170e179
[7] Guo et al Fracción vascular estromal: ¿Una realidad regenerativa? Parte 2: Conceptos actuales y revisión de la literatura Journal of Plastic, Reconstructive & Aesthetic Surgery (2016) 69, 180e188.
