Thérapie cellulaire AMBROSE pour les maladies neurodégénératives
Grâce à des décennies de recherche, notre compréhension des maladies neurodégénératives s'est considérablement améliorée. Des liens plus clairs ont été établis entre certains des facteurs clés présents chez les patients ayant subi une lésion cérébrale traumatique ou vivant avec des maladies telles que la démence, la maladie d'Alzheimer ou la maladie de Parkinson.
Ces dernières années, l'inflammation a été de plus en plus considérée comme faisant partie de la maladie. cause de la neurodégénérescence au lieu d'en être le simple résultat. Ces découvertes importantes publiées dans la littérature scientifique ont changé notre façon de voir les maladies liées au cerveau et, par conséquent, la façon dont elles peuvent être traitées.
Inflammation systémique et déclin cognitif
L'inflammation systémique est un facteur commun aux maladies du vieillissement, qui couvrent un large éventail d'affections graves, débilitantes et parfois mortelles.[1] Les scientifiques qui étudient les maladies du cerveau reconnaissent aujourd'hui que l'inflammation généralisée est impliquée dans le processus néfaste de la maladie de Parkinson.[2] ainsi que la démence et, plus particulièrement, sa forme la plus répandue, la maladie d'Alzheimer (MA).[3]
Une étude instructive menée en 2009 a établi un lien étroit entre les niveaux d'inflammation et les symptômes. 300 patients atteints d'une forme légère à sévère de la maladie d'Alzheimer ont été évalués avec l'aide de leurs soignants afin d'établir un niveau de référence des fonctions cognitives, et ont été soumis à des tests visant à déterminer les niveaux d'une molécule (cytokine) qui provoque une inflammation (pro-inflammatoire) appelée facteur de nécrose tumorale alpha (TNF-a).
Les chercheurs ont ensuite enregistré tout nouvel événement inflammatoire systémique aigu, tel qu'une maladie ou un traumatisme physique, survenu après le test initial et ont testé à nouveau la fonction cognitive et les niveaux de TNF-A après 2, 4 et 6 mois pour les comparer aux niveaux de base notés au début de l'étude. En définitive, l'inflammation systémique aiguë et chronique, mesurée par l'augmentation des taux de TNF-a pro-inflammatoire, est fortement corrélée à une augmentation du déclin cognitif chez les patients de l'étude.[4]
Réponse inflammatoire et immunitaire
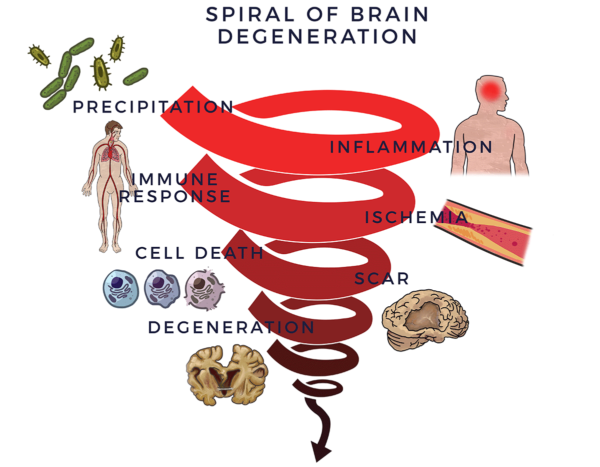
Le dysfonctionnement neurologique commence par un élément déclencheur tel qu'un traumatisme (comme la boxe ou d'autres lésions cérébrales traumatiques), un accident vasculaire cérébral, une infection, des choix de mode de vie (par exemple le tabagisme), des toxines environnementales, des facteurs héréditaires ou une combinaison de ces facteurs. Un ou plusieurs de ces facteurs entraînent une neuroinflammation[5]La maladie d'Alzheimer est définie comme une inflammation chronique et persistante du système nerveux central (SNC) et du cerveau.
Pour protéger le cerveau, le système immunitaire déclenche une réponse. Lorsque ce processus échappe à tout contrôle, la réponse immunitaire devient l'équivalent d'un conducteur arrière qui réagit de manière chroniquement excessive tout en vous "aidant" à conduire votre voiture. Ce phénomène, également appelé réponse immunitaire inflammatoire, entraîne une réduction de la circulation sanguine (ischémie) dans le cerveau. Sans une bonne circulation sanguine apportant l'oxygène et les nutriments essentiels pour maintenir le cerveau en bonne santé[6]Les cellules nerveuses meurent. Des cicatrices, des plaques ou des protéines remplacent les tissus sains et le cerveau dégénère. Nous appelons ce processus la spirale de la dégénérescence.
La perte de neurones (cellules nerveuses) affecte l'équilibre, les mouvements, la parole, la respiration et la mémoire de différentes manières et à différents moments, en fonction du diagnostic spécifique et de la vitesse de détérioration. La maladie de Parkinson est attribuée à la perte de cellules nerveuses qui produisent une substance chimique appelée dopamine dans le cerveau. Le manque de dopamine provoque des tremblements, des troubles de l'équilibre, du mouvement et de l'élocution. Elle peut également entraîner une dépression et des troubles de la mémoire.
Il est de plus en plus reconnu que les facteurs de la spirale conduisent aux symptômes et au déclin des activités de la vie quotidienne qui sont le résultat de maladies liées au cerveau. [7] [8] [9]
Le cerveau est un organe incroyablement résistant. Lorsqu'une affection telle que la maladie de Parkinson ou la démence (et les plaques amyloïdes, les protéines tau ou les corps de Lewy qui y sont associés) devient apparente, elle peut s'être développée pendant une décennie ou plus, dans une séquence d'événements qui s'aggrave progressivement.
Processus de réparation
Par le biais d'un mécanisme de communication de cellule à cellule connu sous le nom de signalisation paracrine[10]Les cellules souches et régénératrices dérivées de l'adipeuse (ADRC) mobilisent les cellules voisines pour qu'elles travaillent plus efficacement.
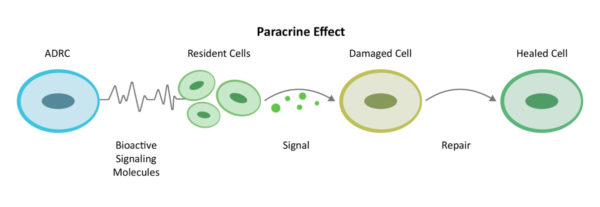
Les ADRC activent également les cellules résidentes déjà présentes sur le site de l'inflammation et de la lésion dans le cerveau, mais endormies au travail, pour qu'elles se remettent à jouer leur rôle. Ces cellules résidentes commencent par réduire l'inflammation et les réactions immunitaires excessives. Une fois que le système immunitaire a relâché sa pression, elles augmentent la circulation sanguine en créant de nouveaux vaisseaux sanguins et en rétablissant la santé des vaisseaux sanguins existants, en empêchant la mort programmée des cellules (apoptose), en réduisant la taille des cicatrices et enfin en régénérant les tissus et les nerfs sains.
C'est ce que nous appelons le processus de réparation. Le corps guérit naturellement des blessures de cette manière, et les processus de guérison sont soutenus par les multiples mécanismes d'action des ADRC vers l'objectif de réparation et de régénération du cerveau, ainsi que vers le contrôle de l'inflammation systémique.
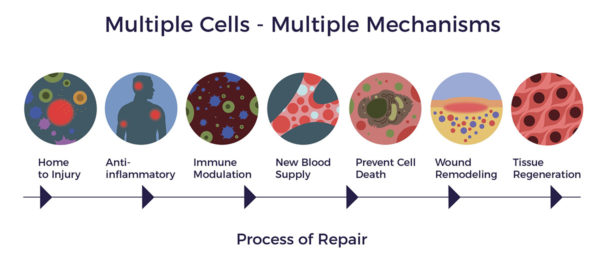
Grâce aux multiples activités des ADRC, de nouveaux vaisseaux sanguins peuvent se former et de nouveaux neurones peuvent être générés dans le cerveau.[11] [12] Comme l'a démontré une étude récente sur les animaux, les ADRC ont également permis de réduire les lésions dans le cerveau (comme dans les cas d'accident vasculaire cérébral ou de lésion cérébrale) et ont donc eu un impact positif sur l'apprentissage et la mémoire.[13]
Cellules multiples, fonctions multiples
Contrairement aux médicaments pharmaceutiques qui s'appuient sur une seule molécule ou un seul produit chimique pour maîtriser le facteur le plus important d'une maladie - comme la multitude de médicaments qui ont été développés pour lutter contre l'accumulation d'amyloïde et qui ont tous échoué lors des essais cliniques - les CRDA couvrent un tissu ou un organe malade avec des centaines de molécules biologiquement actives qui favorisent la réparation cellulaire, nerveuse et tissulaire là où elle s'avère nécessaire.[14] [15] En d'autres termes, nous ne nous appuyons pas sur un joueur vedette ayant une spécialité spécifique, mais plutôt sur toute une équipe de joueurs également compétents.
Les cellules souches mésenchymateuses (CSM), un type de cellules souches que l'on trouve dans la graisse, sécrètent des substances chimiques utiles et des facteurs de croissance connus pour favoriser la survie et la régénération des cellules neuronales par le biais de la signalisation paracrine. Il s'agit d'une fonction importante qui favorise divers aspects de la récupération dans le cerveau lésé en réduisant la mort cellulaire, en augmentant la croissance de nouveaux tissus nerveux ainsi que la formation de nouveaux vaisseaux sanguins.[16]
Un groupe important de molécules bioactives libérées par les ADRC sont appelées facteurs neurotrophiques (NTF) ; "neuro" se rapporte au nerf et "trophique" vient du grec ancien trophikós qui signifie "se rapportant à la nourriture ou à l'alimentation". Les NTF favorisent la croissance, la survie et la différenciation des cellules nerveuses (neurones) en développement et matures. Il a été démontré que les cellules souches dérivées de l'adipeuse (CSDA) libèrent le facteur de croissance neurotrophique dérivé du cerveau (BDNF) qui favorise la cicatrisation des nerfs et la croissance des axones.[17] [18] [19] [20]
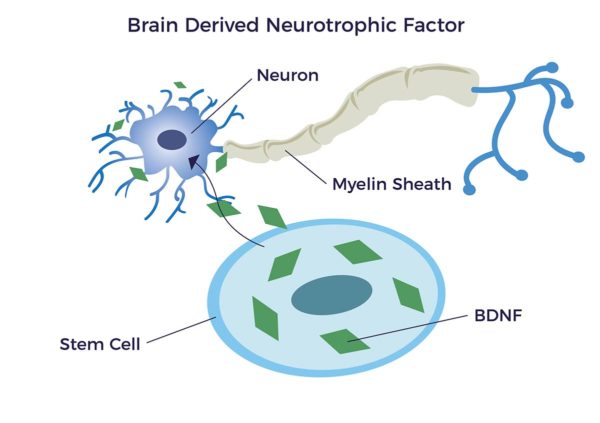 Des niveaux élevés de BDNF sont associés à une augmentation de l'intelligence, de l'humeur, de la productivité et de la mémoire, ainsi qu'à une diminution des risques de démence et de maladie d'Alzheimer.
Des niveaux élevés de BDNF sont associés à une augmentation de l'intelligence, de l'humeur, de la productivité et de la mémoire, ainsi qu'à une diminution des risques de démence et de maladie d'Alzheimer.
Perméabilisation de la barrière hémato-encéphalique Barrière hémato-encéphalique
Entre le cerveau et les substances étrangères extérieures se trouve la barrière hémato-encéphalique (BHE), dont le rôle est de servir de filtre et de maintenir un environnement stable pour le cerveau. Dans le traitement des troubles neurodégénératifs, les médecins d'AMBROSE administrent une faible dose de mannitol, un sucre-alcool, par voie intraveineuse avant la perfusion de cellules souches. Le mannitol ouvre temporairement la barrière hémato-encéphalique, de sorte qu'un pourcentage nettement plus élevé de cellules peut migrer en toute sécurité dans le cerveau.[21] et c'est ce que les médecins utilisent en premier lieu pour soulager le cerveau d'un excès de liquide ou d'infections, ainsi qu'avant la perfusion IV de médicaments anticancéreux.
Thérapie cellulaire AMBROSE pour les lésions cérébrales et les troubles neurodégénératifs
Les cellules souches et régénératives dérivées de l'adipeuse (ADRC) constituent une population variée de cellules qui, par le biais d'activités multiples, ont le potentiel d'aider à améliorer les symptômes, les fonctions et la qualité de vie des patients souffrant de troubles liés au cerveau ou ayant subi une lésion cérébrale traumatique.[22] [23]
Ces cellules s'apparentent à une équipe personnalisée de pompiers, de sauveteurs et de réparateurs qui réside naturellement dans votre corps. Elles attendent tranquillement un signe de problème - l'inflammation - et se dirigent ensuite vers ce signal pour faire leur travail.
En exploitant le pouvoir de votre propre biologie, la thérapie cellulaire AMBROSE représente une option peu invasive pour les patients atteints de maladies neurodégénératives telles que la maladie de Parkinson, la démence et la maladie d'Alzheimer, ou après un accident vasculaire cérébral ou une lésion cérébrale traumatique.
S'il vous plaît nous contacter pour plus d'informations sur le traitement, la candidature et la procédure à suivre pour devenir patient.
[1] C. Franceschi and J. Campisi Chronic Inflammation (Inflammaging) and Its Potential Contribution to Age- Associated Diseases J Gerontol A Biol Sci Med Sci 2014 June;69(S1) : S4-S9
[2] C. Ferrari et R. Tarelli. La maladie de Parkinson et l'inflammation systémique Parkinson's Dis. 2011 ; 2011 : 436813.
[3] R Schmidt & H Schmidt et al Early inflammation and dementia : A 25-year follow-up of the Honolulu-Asia Aging Study. 2002 Annals of neurology. 52. 168-74. 10.1002/ana.10265
[4] C. Holmes et al Systemic inflammation and disease progression in Alzheimer disease Neurology® 2009 ; 73:768-774
[6] E Hirsch et S Hunot Neuroinflammation dans la maladie de Parkinson : une cible pour la neuroprotection ? Lancet Neurol 2009 ; 8 : 382-97
[6] RN Kalaria (2010). Base vasculaire de la dégénérescence cérébrale : Contrôles défaillants et facteurs de risque de démence. Examens de la nutrition, 68(Suppl 2), S74-S87
[7] BV Zlokovic Voies neurovasculaires de la neurodégénérescence dans la maladie d'Alzheimer et d'autres troubles. Nature reviews Neuroscience. 2011;12(12):723-738
[8] Linda J. Van Eldik et al Les rôles de l'inflammation et des mécanismes immunitaires dans la maladie d'Alzheimer Alzheimer's & Dementia : Translational Research & Clinical Interventions 2 (2016) 99-109
[9] Kim S, Chang K-A, Kim Ja, Park H-G, Ra JC, et al. (2012) The Preventive and Therapeutic Effects of Intravenous Human Adipose-Derived Stem Cells in Alzheimer's Disease Mice. PLoS ONE 7(9) : e45757.
[10] A Caplan MSCs : The Sentinel and Safe-Guards of Injury J. Cell. Physiol. 231 : 1413-1416, 2016
[11] J. K. Huang et al Myelin Regeneration in Multiple Sclerosis : Targeting. Endogenous Stem Cells, The American Society for Experimental NeuroTherapeutics, Inc. 2011.
[12] A Bowles et al Immunomodulatory Effects of Adipose Stromal Vascular Fraction Cells Promote Alternative Activation Macrophages to Repair Tissue Damage. Stem Cells, 2017 Aug 12
[13] Zhou F, Gao S, Wang L, et al. Human adipose-derived stem cells partially rescue the stroke syndromes by promoting spatial learning and memory in mouse middle cerebral artery occlusion model [published correction appears in Stem Cell Res Ther. 2019 Mar 6;10(1):76]. Stem Cell Res Ther. 2015;6(1):92. Publié le 9 mai 2015. doi:10.1186/s13287-015-0078-1
[14] Takeshi Taksuda et al Les cellules souches mésenchymateuses dérivées du tissu adipeux humain sécrètent des exosomes fonctionnels liés à la néprilysine Scientific Reports 3 : 1197
[15] A Brini et al, Therapeutic effect of human adipose-derived stem cells and their secretome in experimental diabetic pain Scientific Reports 7 : 9904
[16] C. Tate et C. Case. Les cellules stromales mésenchymateuses pour traiter les lésions cérébrales. Thèmes avancés dans les troubles neurologiques.
[17] Razavi, Shahnaz et al. "Neurotrophic Factors and Their Effects in the Treatment of Multiple Sclerosis" (Facteurs neurotrophiques et leurs effets dans le traitement de la sclérose en plaques). Recherche biomédicale avancée 4 (2015): 53. PMC. Web. 28 sept. 2018.
[18] J. K. Huang et al Myelin Regeneration in Multiple Sclerosis : Targeting. Endogenous Stem Cells, The American Society for Experimental NeuroTherapeutics, Inc. 2011.
[19] T Lopatina et al. (2011) Adipose-Derived Stem Cells Stimulate Regeneration of Peripheral Nerves : Le BDNF sécrété par ces cellules favorise la cicatrisation des nerfs et la croissance des axones de novo. PLoS ONE 6(3) : e178991
[20] S. Seigo et al, Uncultured adipose-derived regenerative cells promote peripheral nerve regeneration, Journal of Orthopaedic Science, Volume 18, Issue 1,2013, Pages 145-151
[21] C.V. Borlongan et al Permeating the Blood Brain Barrier and Abrogating the Inflammation in Stroke : Implications for Stroke Therapy Curr Pharm Des. 2012 ; 18(25) : 3670-3676
[22] Sakthiswary R, Raymond AA. Thérapie par cellules souches dans les maladies neurodégénératives : From principles to practice. Neural Regen Res. 2012;7(23):1822-1831. doi:10.3969/j.issn.1673-5374.2012.23.009
[23] Lunn JS, Sakowski SA, Hur J, Feldman EL. Technologie des cellules souches pour les maladies neurodégénératives. Ann Neurol. 2011;70(3):353–361. doi:10.1002/ana.22487