AMBROSE Zelltherapie für neurodegenerative Erkrankungen
Durch jahrzehntelange Forschung hat sich unser Verständnis für neurodegenerative Erkrankungen deutlich verbessert. Es wurden klarere Zusammenhänge zwischen einigen der Schlüsselfaktoren hergestellt, die bei Patienten auftreten, die eine traumatische Hirnverletzung erlitten haben oder mit Krankheiten wie Demenz, Alzheimer oder Parkinson leben.
In den letzten Jahren hat man zunehmend erkannt, dass Entzündungen Teil der Krankheit sind. verursachen der Neurodegeneration und nicht nur eine Folge davon sein. Diese wichtigen Entdeckungen, die in der wissenschaftlichen Literatur veröffentlicht wurden, haben unsere Sichtweise auf Erkrankungen des Gehirns und damit auch die Art und Weise, wie sie behandelt werden können, verändert.
Systemische Entzündungen und kognitiver Verfall
Systemische Entzündungen sind ein häufiger Faktor bei Alterskrankheiten, die ein breites Spektrum an schweren, schwächenden und manchmal lebensbedrohlichen Erkrankungen umfassen.[1] Wissenschaftler, die sich mit der Erforschung von Gehirnerkrankungen befassen, sind sich inzwischen weitgehend darüber im Klaren, dass eine weit verbreitete Entzündung am schädlichen Prozess der Parkinson-Krankheit beteiligt ist[2] sowie Demenz und insbesondere ihre häufigste Form, die Alzheimer-Krankheit (AD).[3]
In einer aufschlussreichen Studie aus dem Jahr 2009 wurde ein starker Zusammenhang zwischen Entzündungswerten und Symptomen festgestellt. 300 Patienten mit leichter bis schwerer Alzheimer-Krankheit wurden mit Hilfe ihrer Betreuer auf ihre kognitiven Fähigkeiten hin untersucht und auf die Konzentration eines Moleküls (Zytokin) namens Tumor-Nekrose-Faktor-alpha (TNF-a) getestet, das Entzündungen hervorruft (pro-inflammatorisch).
Die Forscher erfassten dann jedes neue akute systemische Entzündungsereignis, wie z. B. eine Krankheit oder ein körperliches Trauma, das nach dem ersten Test auftrat, und untersuchten erneut die kognitiven Funktionen und die TNF-A-Werte nach 2, 4 und 6 Monaten, um sie mit den zu Beginn der Studie ermittelten Ausgangswerten zu vergleichen. Das Ergebnis war, dass sowohl die akute als auch die chronische systemische Entzündung, gemessen am Anstieg der proinflammatorischen TNF-A-Werte, ziemlich stark mit einer Zunahme des kognitiven Abbaus bei den Patienten in der Studie korrelierte.[4]
Entzündungs-Immunantwort
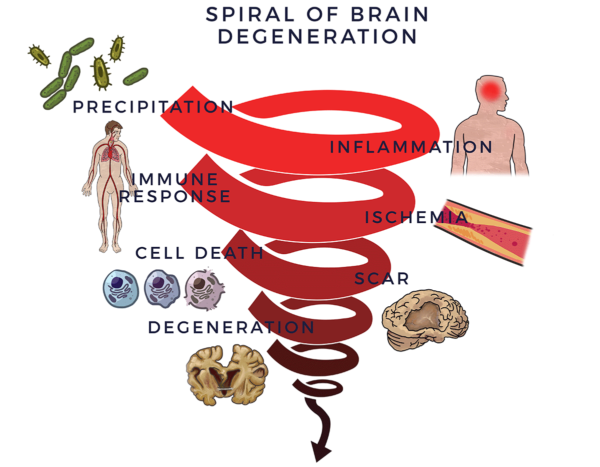
Die neurologische Dysfunktion beginnt mit einem Auslöser wie einem Trauma (z. B. Boxen oder andere traumatische Hirnverletzungen), einem Schlaganfall, einer Infektion, einer bestimmten Lebensweise (z. B. Rauchen), Umweltgiften, erblichen Faktoren oder einer Kombination davon. Einer oder mehrere dieser Faktoren führen zu einer Neuroinflammation.[5]definiert als chronische und anhaltende Entzündung des zentralen Nervensystems (ZNS) und des Gehirns.
Um das Gehirn zu schützen, setzt das Immunsystem eine Reaktion in Gang. Wenn dieser Prozess außer Kontrolle gerät, ist die Immunreaktion so, als hätte man einen chronisch überreagierenden Beifahrer, der einem beim Autofahren "hilft". Dies wird auch als entzündlich-immune Reaktion bezeichnet und führt zu einer verminderten Durchblutung (Ischämie) des Gehirns. Ohne eine gute Durchblutung, die das Gehirn mit Sauerstoff und lebenswichtigen Nährstoffen versorgt, bleibt es gesund.[6]sterben die Nervenzellen ab. Narben, Plaques oder Proteine ersetzen gesundes Gewebe und das Gehirn degeneriert. Wir nennen diesen Prozess die Spirale der Degeneration.
Der Verlust von Neuronen (Nervenzellen) beeinträchtigt das Gleichgewicht, die Bewegungen, das Sprechen, die Atmung und das Gedächtnis auf unterschiedliche Weise und zu unterschiedlichen Zeitpunkten, je nach der spezifischen Diagnose und dem Tempo der Verschlechterung. Die Parkinson-Krankheit wird auf den Verlust von Nervenzellen zurückgeführt, die im Gehirn einen chemischen Stoff namens Dopamin produzieren. Dopaminmangel verursacht Zittern, Gleichgewichts-, Bewegungs- und Sprachstörungen. Er kann auch zu Depressionen und Gedächtnisstörungen führen.
Es wird zunehmend erkannt, dass die Faktoren der Spirale zu den Symptomen und der Beeinträchtigung der Aktivitäten des täglichen Lebens führen, die die Folge von Hirnerkrankungen sind. [7] [8] [9]
Das Gehirn ist ein unglaublich widerstandsfähiges Organ. Wenn sich eine Erkrankung wie Parkinson oder Demenz (und die damit verbundenen Amyloid-Plaques, Tau-Proteine oder Lewy-Körperchen) bemerkbar macht, können sich diese Dinge bereits über ein Jahrzehnt oder länger in einer sich allmählich verschlimmernden Abfolge von Ereignissen entwickelt haben.
Prozess der Reparatur
Durch einen Mechanismus der Zell-zu-Zell-Kommunikation, der als parakrine Signalübertragung bekannt ist[10]Die aus dem Fettgewebe stammenden Stamm- und Regenerationszellen (ADRCs) mobilisieren die Zellen in der Umgebung, damit sie effizienter arbeiten können.
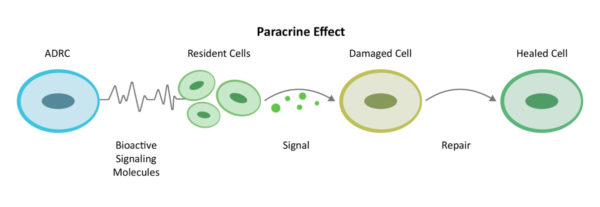
ADRCs aktivieren auch die bereits am Ort der Entzündung und Verletzung im Gehirn ansässigen, aber schlafenden Zellen, damit sie sich wieder an die Arbeit machen und ihren Teil beitragen. Diese residenten Zellen verringern zunächst die Entzündung und die überaktiven Immunreaktionen. Sobald das Immunsystem nicht mehr auf dem Rücksitz sitzt, steigern sie die Durchblutung durch das Wachstum neuer Blutgefäße und stellen die Gesundheit der vorhandenen Blutgefäße wieder her, verhindern weiteren programmierten Zelltod (Apoptose), verringern die Größe der Narben und regenerieren schließlich gesundes Gewebe und Nerven.
Wir nennen dies den Prozess der Reparatur. Der Körper heilt auf diese Weise auf natürliche Weise von Verletzungen, und die Heilungsprozesse werden durch die vielfältigen Wirkmechanismen von ADRCs weiter unterstützt, mit dem Ziel, die Reparatur und Regeneration im Gehirn sowie die systemische Entzündung unter Kontrolle zu bringen.
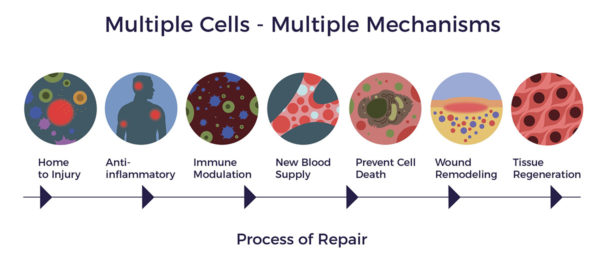
Infolge der vielfältigen Aktivitäten der ADRCs können sich neue Blutgefäße bilden und neue Neuronen im Gehirn entstehen.[11] [12] Wie in einer kürzlich durchgeführten Tierstudie gezeigt wurde, können ADRCs auch Läsionen im Gehirn (wie bei einem Schlaganfall oder einer Hirnverletzung) reduzieren und sich somit positiv auf das Lernen und das Gedächtnis auswirken.[13]
Mehrere Zellen, mehrere Funktionen
Im Gegensatz zu einem pharmazeutischen Medikament, das sich auf ein einziges Molekül oder eine einzige Chemikalie stützt, um den wichtigsten Faktor einer Krankheit zu dämpfen - wie die zahlreichen Medikamente, die gegen die Amyloidbildung entwickelt wurden und die alle in klinischen Versuchen gescheitert sind -, versorgen ADRCs ein erkranktes Gewebe oder Organ mit Hunderten biologisch aktiver Moleküle, die die Zell-, Nerven- und Gewebereparatur im Bedarfsfall fördern.[14] [15] Mit anderen Worten: Wir verlassen uns nicht auf einen Starspieler mit einer bestimmten Spezialität, sondern auf ein ganzes Team von ebenso kompetenten Spielern.
Mesenchymale Stammzellen (MSC), eine Art von Stammzellen, die im Fettgewebe vorkommen, sezernieren hilfreiche Chemikalien und Wachstumsfaktoren, von denen bekannt ist, dass sie das Überleben und die Regeneration von Nervenzellen durch parakrine Signalübertragung fördern. Dies ist eine wichtige Funktion, die verschiedene Aspekte der Genesung im verletzten Gehirn fördert, indem sie den Zelltod verringert, das Wachstum von neuem Nervengewebe fördert und die Bildung neuer Blutgefäße unterstützt.[16]
Eine wichtige Gruppe bioaktiver Moleküle, die von ADRCs freigesetzt werden, werden als neurotrophe Faktoren (NTFs) bezeichnet; "neuro" bezieht sich auf Nerven, und "trophisch" kommt aus dem Altgriechischen und bedeutet "zu Nahrung oder Nahrung gehörend". NTFs unterstützen das Wachstum, das Überleben und die Differenzierung sowohl von sich entwickelnden als auch von reifen Nervenzellen (Neuronen). Es hat sich gezeigt, dass aus Fettgewebe stammende Stammzellen (ADSCs) den neurotrophen Wachstumsfaktor des Gehirns (BDNF) freisetzen, der die Nervenheilung und das Axonwachstum fördert.[17] [18] [19] [20]
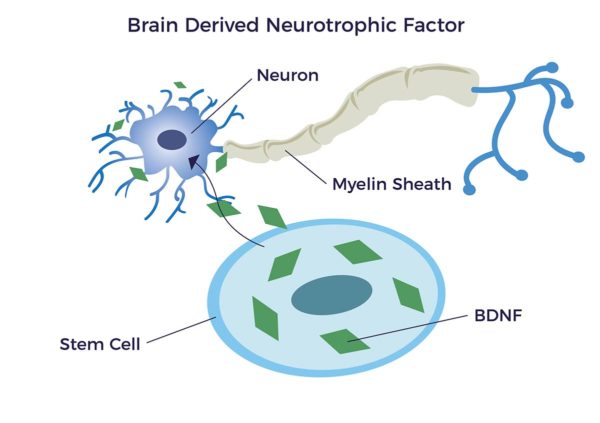 Ein höherer BDNF-Spiegel wird mit erhöhter Intelligenz, guter Laune, Produktivität und Gedächtnisleistung in Verbindung gebracht und verringert das Risiko von Demenz und Alzheimer-Krankheit.
Ein höherer BDNF-Spiegel wird mit erhöhter Intelligenz, guter Laune, Produktivität und Gedächtnisleistung in Verbindung gebracht und verringert das Risiko von Demenz und Alzheimer-Krankheit.
Permeation der Blut-Hirn-Schranke Blut-Hirn-Schranke
Zwischen dem Gehirn und äußeren Fremdstoffen steht die Blut-Hirn-Schranke (BHS), deren Aufgabe es ist, als Filter zu fungieren und eine stabile Umgebung für das Gehirn aufrechtzuerhalten. Bei der Behandlung von neurodegenerativen Erkrankungen verabreichen die AMBROSE-Ärzte vor der Stammzelleninfusion intravenös eine geringe Dosis Mannitol, einen Zuckeralkohol. Mannitol öffnet vorübergehend die Blut-Hirn-Schranke, so dass ein deutlich höherer Prozentsatz der Zellen sicher ins Gehirn einwandern kann.[21] und wird von Ärzten als erstes eingesetzt, um das Gehirn von überschüssiger Flüssigkeit oder Infektionen zu befreien, sowie vor einer Infusion von Krebsmedikamenten.
AMBROSE-Zelltherapie bei Hirnverletzungen und neurodegenerativen Erkrankungen
Aus Fettgewebe gewonnene Stamm- und regenerative Zellen (ADRCs) sind eine vielfältige Zellpopulation, die durch vielfältige Aktivitäten dazu beitragen können, die Symptome, die Funktion und die Lebensqualität von Patienten zu verbessern, die an hirnbezogenen Störungen leiden oder eine traumatische Hirnverletzung erlitten haben.[22] [23]
Diese Zellen sind so etwas wie eine personalisierte Feuerwehr-, Rettungs- und Reparaturtruppe, die sich ganz natürlich in Ihrem Körper befindet. Sie warten in aller Ruhe auf ein Anzeichen von Problemen - eine Entzündung - und machen sich dann auf den Weg, um ihre Arbeit zu erledigen.
Durch die Nutzung der Kraft der eigenen Biologie stellt die AMBROSE-Zelltherapie eine minimalinvasive Option für Patienten mit neurodegenerativen Erkrankungen wie Parkinson, Demenz und Alzheimer oder nach einem Schlaganfall oder einer traumatischen Hirnverletzung dar.
Bitte kontaktieren Sie uns für weitere Informationen über die Behandlung, die Eignung und die Möglichkeit, Patient zu werden.
[1] C. Franceschi und J. Campisi Chronische Entzündung (Inflammaging) und ihr möglicher Beitrag zu altersbedingten Krankheiten J Gerontol A Biol Sci Med Sci 2014 June;69(S1): S4-S9
[2] C. Ferrari und R. Tarelli. Parkinson-Krankheit und systemische Entzündungen Parkinson's Dis. 2011; 2011: 436813.
[3] R Schmidt & H Schmidt et al. Frühe Entzündungen und Demenz: Eine 25-jährige Nachuntersuchung der Honolulu-Asia Aging Study. 2002 Annals of Neurology. 52. 168-74. 10.1002/ana.10265
[4] C. Holmes et al Systemische Entzündung und Krankheitsverlauf bei der Alzheimer-Krankheit Neurology® 2009; 73:768-774
[6] E Hirsch und S Hunot Neuroinflammation bei der Parkinson-Krankheit: ein Ziel für die Neuroprotektion? Lancet Neurol 2009; 8: 382-97
[6] RN Kalaria (2010). Vaskuläre Grundlagen der Hirndegeneration: Verfallskontrollen und Risikofaktoren für Demenz. Ernährung Bewertungen, 68(Suppl 2), S74-S87
[7] BV Zlokovic Neurovaskuläre Wege zur Neurodegeneration bei der Alzheimer-Krankheit und anderen Erkrankungen. Nature veröffentlicht Neurowissenschaft. 2011;12(12):723-738
[8] Linda J. Van Eldik et al. Die Rolle von Entzündungs- und Immunmechanismen bei der Alzheimer-Krankheit Alzheimer & Demenz: Translationale Forschung und klinische Interventionen 2 (2016) 99-109
[9] Kim S, Chang K-A, Kim Ja, Park H-G, Ra JC, et al. (2012) The Preventive and Therapeutic Effects of Intravenous Human Adipose-Derived Stem Cells in Alzheimer's Disease Mice. PLoS ONE 7(9): e45757.
[10] A Caplan MSCs: Die Wächter und Tresorwächter der Verletzung J. Cell. Physiol. 231: 1413-1416, 2016
[11] J. K. Huang et al Myelinregeneration bei Multipler Sklerose: Targeting. Endogenous Stem Cells, Amerikanische Gesellschaft für Experimentelle Neurotherapie, Inc. 2011
[12] A Bowles et al Immunmodulatorische Effekte von adipösen stromalen Gefäßfraktionszellen fördern alternative Aktivierung von Makrophagen zur Reparatur von Gewebeschäden. Stem Cells, 2017 Aug 12
[13] Zhou F, Gao S, Wang L, et al. Human adipose-derived stem cells partially rescue the stroke syndromes by promoting spatial learning and memory in mouse middle cerebral artery occlusion model [published correction appears in Stem Cell Res Ther. 2019 Mar 6;10(1):76]. Stammzellforschung Ther. 2015;6(1):92. Veröffentlicht 2015 Mai 9. doi:10.1186/s13287-015-0078-1
[14] Takeshi Taksuda et al. Aus menschlichem Fettgewebe gewonnene mesenchymale Stammzellen sezernieren funktionelle, an Neprilysin gebundene Exosomen Scientific Reports 3: 1197
[15] A Brini et al, Therapeutic effect of human adipose-derived stem cells and their secretome in experimental diabetic pain Scientific Reports 7: 9904
[16] C. Tate und C. Case. Mesenchymale Stromazellen zur Behandlung von Hirnverletzungen. Advanced Topics in Neurological Disorders.
[17] Razavi, Shahnaz et al. "Neurotrophe Faktoren und ihre Wirkung bei der Behandlung von Multipler Sklerose". Biomedizinische Spitzenforschung 4 (2015): 53. PMC. Web. 28 Sept. 2018.
[18] J. K. Huang et al Myelinregeneration bei Multipler Sklerose: Targeting. Endogenous Stem Cells, Amerikanische Gesellschaft für Experimentelle Neurotherapie, Inc. 2011
[19] T Lopatina et al. (2011) Adipose-Derived Stem Cells Stimulate Regeneration of Peripheral Nerves: Das von diesen Zellen sezernierte BDNF fördert die Nervenheilung und das Axonwachstum de novo. PLoS ONE 6(3): e178991
[20] S. Seigo et al, Uncultured adipose-derived regenerative cells promote peripheral nerve regeneration, Journal of Orthopaedic Science, Volume 18, Issue 1,2013, Pages 145-151
[21] C.V. Borlongan et al. Permeating the Blood Brain Barrier and Abrogating the Inflammation in Stroke: Implications for Stroke Therapy Curr Pharm Des. 2012; 18(25): 3670-3676
[22] Sakthiswary R, Raymond AA. Stammzelltherapie bei neurodegenerativen Erkrankungen: From principles to practice. Neural Regen Res. 2012;7(23):1822-1831. doi:10.3969/j.issn.1673-5374.2012.23.009
[23] Lunn JS, Sakowski SA, Hur J, Feldman EL. Stammzelltechnologie für neurodegenerative Krankheiten. Ann Neurol. 2011;70(3):353–361. doi:10.1002/ana.22487