Thérapie cellulaire AMBROSE pour le diabète
En 2001, un nouveau domaine de recherche en sciences de la santé a vu le jour lorsque Patricia Zuk, Ph.D., Marc Hedrick, M.D. et d'autres ont publié un article dans la revue Ingénierie tissulaire qui discutent de leur découverte selon laquelle les cellules souches adultes (cellules souches mésenchymateuses, CSM) qui réparent les tissus et organes malades et endommagés résident, avec d'autres cellules régénératrices, dans notre graisse (tissu adipeux).[1]
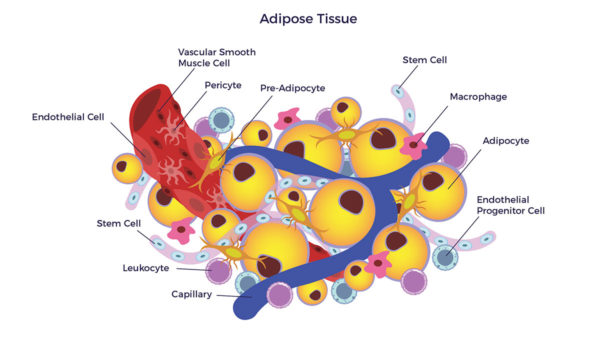 Depuis cette publication, plus de 11 000 articles ont été publiés sur le thème des cellules souches et régénératives dérivées de l'adipeuse (ADRC). [2] [3] [4] Un aspect important de cette recherche a été le bénéfice potentiel en termes de symptômes, de fonction et de qualité de vie que les ADRC peuvent apporter aux patients atteints de diabète sucré (DM).
Depuis cette publication, plus de 11 000 articles ont été publiés sur le thème des cellules souches et régénératives dérivées de l'adipeuse (ADRC). [2] [3] [4] Un aspect important de cette recherche a été le bénéfice potentiel en termes de symptômes, de fonction et de qualité de vie que les ADRC peuvent apporter aux patients atteints de diabète sucré (DM).
Comprendre le diabète
Les premiers rapports reconnaissables de Diabète sucré de type 1-une affection se manifestant chez l'enfant ou le jeune adulte et pouvant mettre en jeu le pronostic vital- est apparue vers la fin du 19e siècle. Il est intéressant de noter que ce n'est que dans les années 1970 que le diabète de type 1 a été reconnu comme une maladie auto-immune. Le diabète de type 1 est un état de santé chronique dans lequel le pancréas, une glande située dans l'abdomen derrière l'estomac, ne produit pas suffisamment d'insuline. L'insuline fait entrer le glucose (sucre) dans les cellules et module le métabolisme des graisses.
Le pancréas contient des groupes de cellules qui produisent des hormones. Les cellules alpha produisent l'hormone glucagonLes cellules bêta fabriquent l'hormone de croissance, qui augmente le taux de glucose dans le sang. Les cellules bêta fabriquent l'hormone l'insulinequi fait baisser le taux de glucose. Dans le cas du diabète de type 1, le système immunitaire de l'organisme détruit par erreur les cellules bêta. Le pancréas perd alors sa capacité à produire de l'insuline.
Diabète de type 2 (T2DM) est une maladie chronique dans laquelle l'organisme développe une résistance à l'insuline, ce qui a pour effet d'augmenter considérablement le taux de sucre dans le sang. Il est aujourd'hui largement reconnu que le DT2 a une composante auto-immune.[5]
Les ADRC et le diabète
Les ADRC s'apparentent à une équipe de pompiers, de sauveteurs et de réparateurs hautement personnalisée. Elles attendent tranquillement un signe de problème - l'inflammation - et se rendent sur place pour faire leur travail. Les scientifiques qui étudient les types de cellules contenues dans la population ADRC ont démontré expérimentalement (sur des animaux de petite et de grande taille) ainsi que dans des études cliniques humaines que ces cellules sont sûres et efficaces pour améliorer la fonction des cellules bêta du pancréas responsables de la sécrétion d'insuline. Les cellules souches dérivées du tissu adipeux (CSDA) sont également réputées pour rééquilibrer le système immunitaire (immunomodulation) après une réponse immunitaire anormale, et ce plus efficacement que les cellules souches provenant du tissu osseux.[6] [7]
La spirale de la dégénérescence
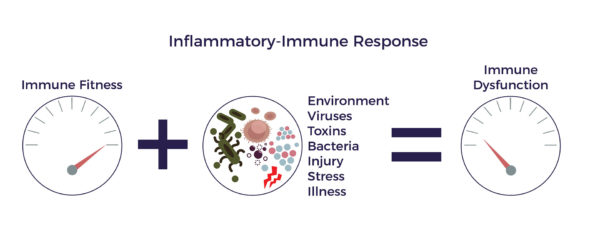
L'inflammation du pancréas peut être déclenchée par des facteurs héréditaires, un traumatisme, une infection, des toxines environnementales, des choix de mode de vie (par exemple l'abus d'alcool chez les adultes), le stress ou une combinaison de ces mauvais acteurs.[8] Au départ, l'inflammation aiguë est essentielle à la réparation de l'organisme et est généralement de courte durée, disparaissant une fois que le processus de guérison a eu lieu. Il existe un autre type de réaction inflammatoire, parfois appelée inflammation chronique ou systémique, qui devient problématique.[9] L'inflammation systémique est un facteur commun aux maladies du vieillissement. Ces maladies couvrent un large éventail d'affections graves, débilitantes et parfois mortelles, dont le diabète.[10]
L'inflammation chronique est à l'origine d'un processus vicieux préjudiciable. Elle recrute le système immunitaire, qui existe pour combattre les infections et d'autres processus pathologiques, ainsi que pour protéger l'organisme et favoriser la guérison. Lorsque le système immunitaire détecte un ennemi, des troupes de molécules appelées "cytokines" sont envoyées pour le combattre. Lorsque ce processus échappe à tout contrôle, on parle de réponse immunitaire inflammatoire.
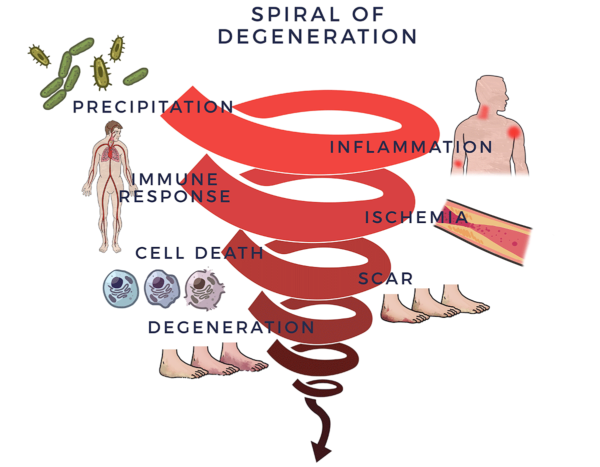
 Une réponse immunitaire inflammatoire équivaut à avoir un conducteur arrière qui réagit chroniquement de manière excessive tout en vous "aidant" à conduire votre voiture. Bien que les voies métaboliques spécifiques soient différentes pour le DT1 et le DT2, elles finissent toutes deux par favoriser la mort des cellules bêta du pancréas.[11] C'est ce que nous appelons la spirale de la dégénérescence.
Une réponse immunitaire inflammatoire équivaut à avoir un conducteur arrière qui réagit chroniquement de manière excessive tout en vous "aidant" à conduire votre voiture. Bien que les voies métaboliques spécifiques soient différentes pour le DT1 et le DT2, elles finissent toutes deux par favoriser la mort des cellules bêta du pancréas.[11] C'est ce que nous appelons la spirale de la dégénérescence.
La spirale est un cadre utile pour explorer les facteurs clés en jeu dans les maladies chroniques telles que le diabète, bien que chaque étape de la dégénérescence dans la spirale puisse varier en termes de gravité et de séquence d'une personne à l'autre. De même, lorsque les facteurs de la spirale s'aggravent progressivement chez les diabétiques, les lésions des organes terminaux peuvent également varier. On sait que le diabète provoque une dégénérescence dans de nombreuses parties du corps, du cerveau aux yeux en passant par le cœur, les reins, la peau, les nerfs, etc.
Processus de réparation
Par le biais d'un mécanisme de communication intercellulaire appelé signalisation paracrine, les ADRC mobilisent les cellules voisines pour qu'elles travaillent plus efficacement. Pour poursuivre l'analogie avec l'équipe de pompiers, de sauveteurs et de réparateurs, les ADRC recrutent des cellules souches inactives dans la région, les remettant au travail et leur permettant de jouer leur rôle.
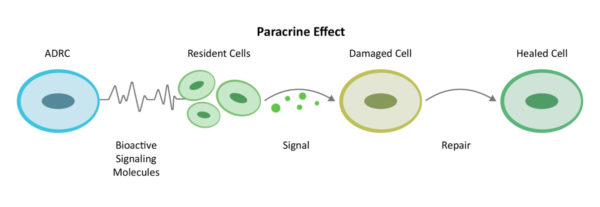 Elles diminuent d'abord l'inflammation et les réponses immunitaires hyperactives. Une fois que les réactions immunitaires diminuent, les cellules souches et régénératrices augmentent la circulation sanguine avec la croissance de nouveaux vaisseaux sanguins, empêchent la mort accélérée des cellules, réduisent la taille des cicatrices et régénèrent les tissus sains et les nerfs. C'est ainsi que le corps se guérit naturellement - parfois, des cellules souches supplémentaires sont nécessaires pour le renforcer. C'est ce que nous appelons le processus de réparation.
Elles diminuent d'abord l'inflammation et les réponses immunitaires hyperactives. Une fois que les réactions immunitaires diminuent, les cellules souches et régénératrices augmentent la circulation sanguine avec la croissance de nouveaux vaisseaux sanguins, empêchent la mort accélérée des cellules, réduisent la taille des cicatrices et régénèrent les tissus sains et les nerfs. C'est ainsi que le corps se guérit naturellement - parfois, des cellules souches supplémentaires sont nécessaires pour le renforcer. C'est ce que nous appelons le processus de réparation.
 Dans le cas du DT1, ce processus peut conduire à la régénération des cellules des îlots de Langerhans ainsi qu'à la réparation des nerfs qui ont été endommagés, ce qui entraîne une neuropathie diabétique.
Dans le cas du DT1, ce processus peut conduire à la régénération des cellules des îlots de Langerhans ainsi qu'à la réparation des nerfs qui ont été endommagés, ce qui entraîne une neuropathie diabétique.
Thérapie cellulaire AMBROSE pour le diabète
La thérapie cellulaire AMBROSE représente une option peu invasive pour améliorer les symptômes, la fonction et la qualité de vie des patients atteints de diabète.
L'approche thérapeutique d'AMBROSE comprend la perfusion intraveineuse d'ADRC pour traiter le pancréas par le biais du mécanisme de localisation des cellules ainsi que l'inflammation systémique et la dysrégulation immunitaire qui ont été impliquées dans cette pathologie.
S'il vous plaît nous contacter pour plus d'informations sur le traitement, la candidature et la procédure à suivre pour devenir patient.
[1] PA Zuk et al Multilineage cells from human adipose tissue : implications for cell-based therapies. Tissue Eng 2001
[2]JK Fraser PhD et S. Kesten MD Autologous Adipose Derived Regenerative Cells : Une plateforme pour des applications thérapeutiques Cicatrisation avancée des plaies Technologie chirurgicale internationale XXIX
[3] A Nguyen, A et al Stromal vascular fraction : Une réalité régénératrice ? Part 1 : Current concepts and review of the literature Journal of Plastic, Reconstructive & Aesthetic Surgery (2016) 69, 170e179.
[4] Guo et al Stromal vascular fraction : Une réalité régénératrice ? Part 2 : Current concepts and review of the literature Journal of Plastic, Reconstructive & Aesthetic Surgery (2016) 69, 180e188
[5] Winer, DA, et al, "B cells promote insulin resistance through modulation of T cells and production of pathogenic IgG antibodies". Nature Medicine, publié en ligne le 17 avril 2011
[6] K Timper et al Human adipose tissue derived mesenchymal stem cells differentiate into insulin, somatostatin, and glucagon expressing cells. Biochem Biophys Res Commun 2006 ; 341 : 1135-1140
[7] S M Melief et al Les cellules stromales multipotentes dérivées du tissu adipeux ont une capacité immunomodulatrice plus élevée que leurs homologues dérivées de la moelle osseuse STEM CELLS TRANSLATIONAL MEDICINE 2013;2:455-463
[8] M Nygren et al Experience of a serious life event increases the risk for childhood type 1 diabetes : the ABIS population-based prospective cohort study Springer-Verlag Berlin Heidelberg 2015
[9] S. Amor Inflammation dans les maladies neurodégénératives Immunologie, 129, 154-169
[10] C. Franceschi and J. Campisi Chronic Inflammation (Inflammaging) and Its Potential Contribution to Age-Associated Diseases J Gerontol A Biol Sci Med Sci 2014 June;69(S1) : S4-S9
[11] Rojas J, et al "Review Article - Pancreatic Beta Cell Death : Novel Potential Mechanisms in Diabetes Therapy" Journal of Diabetes Research, Volume 2018, Article ID 9601801, 19 pages.